Деформации грудной клетки
Содержание:
- Воронкообразная деформация грудной клетки (впалая грудь)
- Методы диагностики пневмоторакса
- Пневмоторакс: симптомы и причины возникновения заболевания
- Современные методы лечения пневмоторакса
- Принципы лечения
- Что делать при острой боли в спине
- Вторая мировая война
- Конфликты в XIX веке
- Открытые травмы грудной клетки
- Как проходит диагностика?
- Ранения грудной клетки: что это и какие бывают
- Почему не хватает воздуха при дыхании?
- Классификация
- Синдром Поланда
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Методы диагностики пневмоторакса
Как распознать пневмоторакс? Диагностика данной патологии должна быть своевременной и комплексной. Если это, например, открытый, или клапанный пневмоторакс, диагностика может вполне ограничиться осмотром, перкуссией и аускультацией. Но при закрытом пневмотораксе, когда симптомы не столь выражены, не обойтись без дополнительных методов исследования.
 Итак, при таком заболевании, как пневмоторакс, диагностика включает следующее:
Итак, при таком заболевании, как пневмоторакс, диагностика включает следующее:
- Рентгенография грудной клетки — на пораженной стороне можно увидеть зону просветления без легочного рисунка, смещение органов средостения в здоровую сторону и опущение купола диафрагмы
- Плевральная пункция при пневмотораксе
Лабораторные анализы обычно безрезультатны.
Плевральная пункция при пневмотораксе
Плевральная пункция при пневмотораксе имеет важное диагностическое значение и является очень информативной. Она являет собой прокол специальной полой иглой плевральной полости с целью получения воздуха, или патологической жидкости
Плевральная пункция при пневмотораксе часто проводиться и с терапевтической целью.
При такой патологии, как пневмоторакс, пункция проводится на уровне 2-3 межреберья по среднеключичной линии. Иглу вводят по верхнему краю ребра с целью избежания повреждения сосудисто-нервного пучка.
Пневмоторакс: симптомы и причины возникновения заболевания
Почему развивается пневмоторакс? Причины возникновения данной патологии можно разделить на две группы. Первая — это травмы грудной клетки и легких, а вторая — заболевания легких и органов грудной полости.
 Итак, рассматривая пневмоторакс, причины первой группы могут включать следующее:
Итак, рассматривая пневмоторакс, причины первой группы могут включать следующее:
- Закрытые травмы грудной клетки, или легких
- Открытые, или проникающие травмы грудной клетки, или легких
- Ятрогенные травмы — повреждения грудной клетки, или легких в ходе диагностических, или лечебных манипуляций
- С лечебной, или с диагностической целью искусственно вызванный пневмоторакс
Причины второй группы представлены следующим:
- Разрыв пищевода
- Разрыв буллезных кист при эмфиземе легких
- Разрыв абсцесса легкого
- Разрыв туберкулезных каверн
 В первом случае говорят о травматическом пневмотораксе, а во втором — о спонтанном. Кроме вышеперечисленных причин, к развитию спонтанного пневмоторакса может привести разрыв плевры при смехе, кашле, глубоком дыхании, физической нагрузке в случае врожденной слабости плевры. Также причиной развития спонтанного пневмоторакса могут предшествовать ныряние на большую глубину, или полет в самолете.
В первом случае говорят о травматическом пневмотораксе, а во втором — о спонтанном. Кроме вышеперечисленных причин, к развитию спонтанного пневмоторакса может привести разрыв плевры при смехе, кашле, глубоком дыхании, физической нагрузке в случае врожденной слабости плевры. Также причиной развития спонтанного пневмоторакса могут предшествовать ныряние на большую глубину, или полет в самолете.
Также зависимо от сообщения плевральной полости с внешней средой, различают открытый, закрытый и клапанный (напряженный) пневмоторакс. В случае последнего формируется своеобразный клапан, который на вдохе пропускает воздух в плевральную полость, но обратно не выпускает. Вследствие этого воздух в плевральной полости постепенно нарастает, что очень опасно для пациента.
Как распознать пневмоторакс? Симптомы различных видов пневмоторакса немного отличаются между собой, но можно выделить и общие симптомы, а именно:
- Пациент принимает вынужденное положение тела — обычно лежа на поврежденной стороне, сидя, или полусидя
- Визуально можно увидеть такой симптом как асимметричная экскурсия грудной клетки — пораженная сторона отстает в акте дыхания
- Обычно пневмоторакс начинается с острой колющей боли в легком, которая может иррадиировать в руку, шею, за грудину
- Симптомом может также послужить одышка
- Лицо становится бледным, либо цианотичным
- Симптомы пневмоторакса аускультативно проявляются в ослаблении, или отсутствии дыхания на пораженной стороне
Наиболее благоприятным считается закрытый пневмоторакс. Симптомы его выражены очень слабо, объем воздуха в плевральной полости не увеличивается и он может рассосаться самостоятельно. Наиболее неблагоприятен клапанный пневмоторакс.
Современные методы лечения пневмоторакса
 Как устранить пневмоторакс? Лечение пневмоторакса проводится в хирургическом стационаре, однако, каждый человек должен уметь предоставить первую медицинскую помощь при пневмотораксе. Догоспитальное лечение пневмоторакса заключается в обеспечении достаточного доступа кислорода и наложении окклюзионной повязки при открытом и клапанном пневмотораксе.
Как устранить пневмоторакс? Лечение пневмоторакса проводится в хирургическом стационаре, однако, каждый человек должен уметь предоставить первую медицинскую помощь при пневмотораксе. Догоспитальное лечение пневмоторакса заключается в обеспечении достаточного доступа кислорода и наложении окклюзионной повязки при открытом и клапанном пневмотораксе.
В условиях стационара лечение пневмоторакса заключается в проведении плевральной пункции с целью эвакуации воздуха и восстановления в плевральной полости отрицательного давления. При открытом пневмотораксе первоначальным этапом является ушивание раны для предотвращения дальнейшего поступления воздуха из внешней среды. Немаловажным в лечении пневмоторакса является адекватное обезболивание пациента и другие симптоматические мероприятия.
Принципы лечения
Программа лечения и реабилитации каждому пациенту с ушибом грудной клетки подбирается индивидуально. При поверхностных повреждениях пострадавший лечится амбулаторно. При тяжелых травмах пациент должен быть госпитализирован в стационар.
Медикаментозная терапия
Главная цель при ушибах – уменьшить боль, снять воспаление и восстановить структуру мягких тканей. Пациенту назначают:
- Обезболивающие препараты.
- Противовоспалительные средства – Ибупрофен, Найз.
- Ферментные препараты – Флогэнзи или Вобэнзим. Данные лекарства наделены противоотечным и противовоспалительным действием. При их применении быстрее проходит боль, улучшается рассасывание синяков на грудине. Ферменты хорошо переносятся и практически не имеют противопоказаний к применению.
При травме грудной клетки у ребенка медикаментозное лечение подбирается исходя из его возраста.
Показано и использование наружных препаратов. Мази Индовазин, Капсикам, Випросал, бальзам Дикуля облегчают боли и способствуют рассасыванию уплотнений и отечности. При гематомах рекомендуется использовать бальзам Спасатель, Синяк-Off, Гирудолгон. Место ушиба может болеть до нескольких недель, применение мазей ускоряет исчезновение дискомфортных ощущений.
Облегчить дыхание помогает тугая повязка, наложенная на грудную клетку. При отсутствии противопоказаний назначаются физиотерапевтические способы воздействия.
Если боль не проходит и не снижается на протяжении 5-7 дней после назначенного лечения, то следует сказать об этом доктору. Врач в зависимости от состояния больного назначит повторное обследование или подберет более сильные анальгетики.
Народные способы лечения
Назначенные врачом лечебные мероприятия можно сочетать и с народными способами лечения. В домашних условиях рекомендуется:
- Первые два дня после удара использовать холодные компрессы. Процедуру проводят до 5 раз в день, накладывая холод на травмированное место на 15-20 минут.
- На третий день холодные компрессы заменяют на согревающие. Можно начать использовать различные примочки, рассасывающие втирания. Место ушиба при использовании компрессов будет болеть меньше.
- Делать дыхательную гимнастику. Ее проведение уменьшит застойные явления, нормализует работу легких.
Рассасывающим действием обладает мазь, приготовленная из меда и сока алоэ. Ингредиенты смешиваются в равном соотношении, в полученной смеси смачивается сложенная в несколько раз марля, после чего компресс прикладывается на один час к ушибленной области. Процедуру можно повторять до трех раз в день.
При ушибах можно использовать и разогревающую спиртовую настойку. Готовится она из пол-литра водки и ста грамм лечебных трав, можно использовать тысячелистник, эвкалипт, душицу. Смесь настаивается три дня, после чего из нее делается лечебный компресс на грудную клетку. Держать его можно всю ночь.
Горячий воздух усиливает кровообращение, что повышает нагрузку на сердце и легкие. Поход в сауну или баню желательно планировать через две-три недели после падения или удара. В тяжелых случаях париться можно только после разрешения врача.
Поза для сна
Во сне болевые ощущения могут усилиться, так как движения в это время организм не контролирует. Чтобы избежать дискомфорта, лежать следует так, чтобы спина была немного поднята. Можно использовать подушки или приподнять изголовье кровати. На время сна желательно налаживать тугую повязку, что также снижает вероятность усиления болей.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику
Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Вторая мировая война
Вторая мировая война произвела настоящую революцию в лечении ранений грудной клетки и в торакальной хирургии в целом. Ранее неотложная хирургическая активность по поводу ранений грудной клетки ограничивалась закрытием зияющих ран грудной клетки, гемостазом и рутинным дренированием пневмоторакса по Бюлау. Кровь в плевральной полости из-за возможного продолжающегося кровотечения и нарастающей дыхательной недостаточности считалась бомбой замедленного действия, потому рекомендовалось ее ранняя эвакуация.
Одним из нововведений времен Второй мировой войны стало использование местной анестезии и эндотрахеального наркоза в торакальной хирургии. Применялся новокаин для межостальной блокады, появилось оборудование для проведения эндотрахеальной интубации и последующего наркоза. Не менее важным событием можно считать начало применения антибактериальной терапии: для лечения больных использовались антибиотики из группы сульфаниламидов и пенициллинов.
Конфликты в XIX веке
Следующей важной вехой в изучении ранений грудной клетки стал XIX век. Военно-хирургическая практика во время наполеоновских войн взяла на вооружение исследование снарядов, проникающих в грудную полость, и этот подход увеличил выживаемость раненых при такой травме на 20 %. Также улучшению выживаемости способствовало изобретение резиновых трубок, шприца и инъекционных игл в середине XIX века
Однако, несмотря на определенные успехи, к середине столетия повреждение грудной клетки все так же оставалось опасной, зачастую смертельной травмой. В английских экспедиционных войсках во время Крымской войны (с 1853 по 1856 год) до 80 % солдат погибали именно по этой причине. Летальные исходы у солдат с обработанными ранами грудной клетки во время Гражданской войны в США (1861–1865 гг.) составляли чуть более 60 %.
Методы торакоцентеза, дренирования, фенестрации, декортикации и торакопластики для лечения травм груди и их осложнений начали развиваться только в конце XIX века. Но их разработка имела лишь теоретический характер: из-за отсутствия действенных методов анестезии хирурги старались избегать оперативных вмешательств на органах грудной полости.
Этот этап был пройден только в начале XX века.
Открытые травмы грудной клетки
Все открытые травмы грудной клетки делятся на: проникающие и непроникающие.
Непроникающие – обычно наносятся каким – либо предметом (ножом, палкой). У пострадавшего состояние удовлетворительное, кожа сухая, небольшой цианоз губ, во время вдоха присасывание воздуха не наблюдается, отсутствует кашель, кровохаркание.
Такие ранения не представляют угрозы для жизни, если не повреждены жизненно важные органы.
Первая помощь при не проникающем ранении грудной клетки
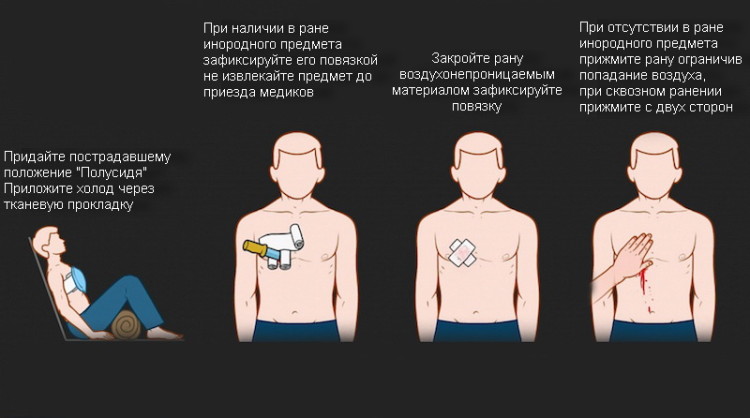
- Успокоить пострадавшего;
- Вызвать скорую помощь;
- Наложить на рану давящую повязку из любого подручного материала;
- До приезда скорой контролировать состояние пострадавшего.
Проникающие – значительно ухудшают состояние пострадавшего. Появляются:
- Выраженные боли в грудной клетке;
- Одышка, чувство нехватки воздуха;
- Кожа бледная, с цианотичным оттенком, особенно в области носогубного треугольника;
- Липкий, холодный пот;
- Прогрессирует падение артериального давления, нарастает тахикардия;
- В акте дыхания обе половины грудной клетки участвуют неравномерно;
- Во время вдоха воздух присасывается в рану;
- Возможно появление пенистой, кровянистой мокроты, кровохаркание.
Чаще всего проникающие ранения грудной клетки могут сопровождаться травмами таких органов, как:
- Легкие;
- Межреберные сосуды;
- Сердце;
- Диафрагма;
- Сосуды средостенья;
- Трахея, бронхи, пищевод;
- Органы брюшной полости.
Неотложная доврачебная помощь при проникающих ранениях грудной клетки

ДОЛЖНА БЫТЬ ОКАЗАНА НЕЗАМЕДЛИТЕЛЬНО!
- Немедленно вызвать бригаду скорой помощи;
- Не отходить от пострадавшего ни на шаг, успокоить, усадить в полусидячее положение;
- Запретить глубоко дышать, говорить, есть, пить;
- На первое время, после обнаружения больного, рану следует прикрыть рукой;
- Далее приступают к наложению оклюзионной повязки из подручных материалов. Перед наложением повязки пострадавшего просят сделать глубокий выдох.
- Прилегающую к ране область обрабатывают раствором кожного антисептика (йод, хлоргексидин, зеленка);
- Кожу вокруг раны смазывают вазелином или любым жирным кремом (при наличии);
- Первый слой – любой кусок чистого бинта, марли или любой ткани так, чтобы края бинта отступали на 4-5 см от края раны; закрепить по краю лейкопластырем.
- Второй слой – любая клеенка, пакет, сложенный в несколько раз. Так же закрепляется лейкопластырем.
- Сверху вокруг туловища делается несколько туров бинта.
- При наличии в ране постороннего предмета, ни в коем случае, не пытаться его вытащить. Его нужно зафиксировать, обложив по краю салфетками и зафиксировать бинтом или лейкопластырем.
- Если рана состоит из 2-х отверстий ( вход и выход), повязка накладывается на обе раны.
- Если помощь пострадавшему оказывается спустя 40 – 50 минут, то до приезда медиков оклюзионная повязка накладывается в виде п – образного кармана, то есть крепится только с 3 – х сторон.
Любые ранения грудной клетки относятся к достаточно серьезным и опасным травмам. Поэтому правильные, четкие действия человека, который оказывает помощь пострадавшему, помогут сохранить здоровье и даже жизнь.
Как проходит диагностика?
Для того, чтобы диагностировать симптом, врачу достаточно провести опрос и услышать жалобы больного. Диагностировать заболевание, вследствие которого он возникает, можно проведя комплексные исследования. Прежде всего проводятся осмотр пациента и сбор анамнеза, после чего назначают лабораторные исследования крови и урины, развёрнутый анализ крови, определение гормонального фона. Помимо этого, назначают аппаратные исследования, подбор которых осуществляют исходя из предварительных исследований. Это может быть:
- Рентгенография грудины;
- УЗ-сканирование внутренних органов грудной полости;
- Электрокардиография;
- Гастроэнтерологические исследования.
Ранения грудной клетки: что это и какие бывают
Понятие “травмы/ранения грудной клетки” включает в себя группу повреждений разнообразного характера, которые затрагивают любые элементы, расположенные в грудине – органы, кости, ткани, сосуды. При отсутствии медицинской помощи такие травмы имеют высокий процент вероятности летального исхода, однако, если своевременно доставить пострадавшего в медицинское учреждение, у него будут большие шансы выжить.
Все повреждения в этой области туловища делятся, в первую очередь, на открытые и закрытые. Значительную опасность для человека представляют именно закрытые раны и травмы. Их отличительная особенность в том, что целостность кожных покровов не нарушается, в то время как под кожей может формироваться опасная для жизни патология. Обнаружить её при визуальном осмотре невозможно, и человеку без соответствующей медицинской квалификации будет очень сложно идентифицировать закрытую рану, а, значит, и оказать адекватную первую помощь.
Открытые травмы видны невооружённым глазом – кожа может быть разрезана, разорвана, разрублена или раздавлена, а через прорехи в ней можно рассмотреть внутренние повреждения, кровотечения, разрывы и переломы.
Количество закрытых ранений грудной клетки в мирное время преобладает над статистикой открытых травм. Люди получают закрытые поражения по время автомобильных аварий, падений с высоты, авиакатастроф, драк и ударов. Открытые травмы, чаще всего, появляются в результате получения огнестрельных или ножевых ранений.
Кроме того, травмы классифицируют и по типу проникновения в тело – они могут быть глубокими и поверхностными, касательными и сквозными.
Основная классификация повреждений грудной клетки подразумевает их деление таким образом – закрытые травмы представлены ушибами, сдавлениями, сотрясениями.
Открытые, в свою очередь, делятся на:
- проникающие;
- непроникающие;
- раны с повреждением костей;
- с повреждением внутренних органов;
- с открытым пневмотораксом или гемотораксом;
- с одновременным нарушением целостности грудины, диафрагмы и брюшной полости (торакоабдоминальные ранения).
Почему не хватает воздуха при дыхании?
Нехватка воздуха у здоровых людей возникает из-за того, что их организм получает меньший объём кислорода, чем ему надо. Она проявляется в процессе физических нагрузок, выполнения тяжёлой работы, подъёма вверх или при стрессах. Бывают случаи, когда ощущение нехватки воздуха спровоцировано слишком тесной одеждой, сдавливающей тело.
У пожилых людей оно возникает из-за возрастных изменений сердца и кровеносных сосудов и проявляется даже при небольших нагрузках. Помимо этого, затруднение дыхания, как уже упоминалось, является составляющей симптоматического комплекса ряда патологических состояний. Регулярно испытывая его, нужно обратиться за профессиональной медицинской помощью для того, чтобы точно установить причину. Самыми распространёнными из них являются:
- Пребывание в плохо проветренном помещении со спёртым воздухом;
- Нездоровый образ жизни, сопровождающийся частым потреблением алкоголя и курением;
- Ряд заболеваний лёгких;
- Патологии сердечно-сосудистой системы;
- Травматические повреждения грудной клетки.
Ещё один инициирующий фактор — вторая половина беременности. В этот период матка серьёзно увеличивается в объёме и провоцирует поджимание диафрагмы вверх, что не позволяет женщине дышать так глубоко, как она привыкла. Чем больше срок, тем сильнее и чаще ощущается дефицит, и возникает он не только при несущественных нагрузках, но и при ходьбе, сопровождаясь лёгким головокружением или потемнением в глазах.
Вышеперечисленное особенно ярко проявлено у пациенток, вынашивающих двойню, тройню или просто крупного малыша, или страдающих от такой акушерской аномалии, как многоводие, при котором наблюдается увеличенный объём околоплодных вод. Особую тревогу вызывает проблема на фоне синдрома сдавления нижней полы вены. При его наличии женщине не только трудно дышать и не хватает воздуха, но и появляются сильные головокружения, внезапная слабость, обмороки и серьёзные падения артериального давления.
Классификация
Все повреждения грудной клетки подразделяются на две группы: закрытые и открытые. Отличительной особенностью закрытых повреждений является отсутствие раны. Такие повреждения делятся на:
- Сотрясения. Травмы, при которых видимые морфологические изменения грудной клетки отсутствуют.
- Ушибы. В эту группу включают ушибы ребер и мягких тканей, ушиб сердца, ушиб сосудов, ушибы и разрывы легких, гемоторакс и пневомоторакс, переломы грудины, ребер и грудных позвонков.
- Сдавления. Сюда относятся случаи травматической асфиксии, при которых грудь пациента сдавливается между двумя тупыми предметами, из-за чего возникает удушье.
При открытых повреждениях в области грудной клетки есть рана, которая может быть ножевой, огнестрельной и т. д. Открытые повреждения (ранения) подразделяются на:
- Непроникающие.
- Проникающие.
- Без повреждения внутренних органов, расположенных в грудной полости.
- С повреждением внутренних органов, расположенных в грудной полости.
- С повреждением костей (ребер, грудных позвонков или грудины).
- Без открытого пневмоторакса или с его наличием.
- Без открытого гемоторакса или с его наличием.
- Торакоабдоминальная травма (с одновременным нарушением целостности грудной полости, диафрагмы и брюшной полости).
С учетом характера повреждения также выделяют сквозные, слепые и касательные раны груди.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.